Caso práctico: paciente con síndrome de intestino irritable

El siguiente estudio de caso se basa en un paciente ficticio toda similitud con casos reales es pura coincidencia.
La señora Smith tiene 46 años y en 1997 sufrió un episodio de diarrea del viajero cuando estaba de vacaciones. En 1998 su médico de cabecera la derivó a la consulta del gastroenterólogo para que estudiase su caso, ya que presentaba pérdida de peso, diarrea y dolor abdominal. Dio negativo en anticuerpos antitransglutaminasa tisular de tipo IgA para enfermedad celíaca y obtuvo resultados normales en la biopsia del intestino delgado tras haber seguido durante al menos 6 semanas una dieta con gluten; no presentaba infección intestinal ni infestación parasitaria. Posteriormente se analizaron los marcadores inflamatorios y se le realizó una prueba de calprotectina fecal (indica inflamación intestinal), que resultaron normales. Los resultados de la colonoscopia, la prueba de SeHCAT, la prueba de elastasa fecal y la prueba de lactosa en aire espirado a las que se sometió también eran normales. No tenía antecedentes de eccema, asma ni atopía, y no se había sometido a ninguna intervención quirúrgica abdominal.
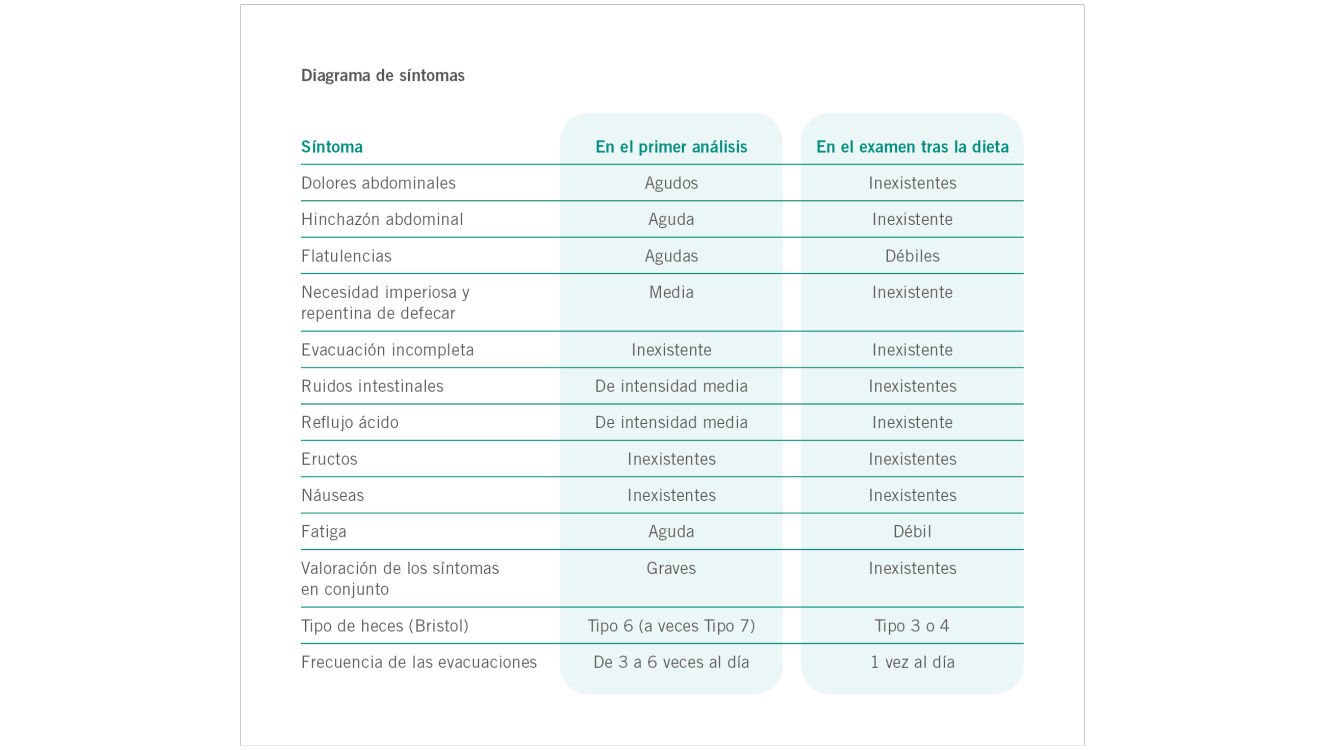
Tras un análisis exhaustivo de su caso, recibió el alta con un diagnóstico de SII-D y la recomendación de tomar hidrocloruro de loperamida e hidrocloruro de mebeverina para controlar los síntomas; la paciente tomó esta medicación de forma ocasional. Es usuaria habitual de los servicios de atención primaria y opinó que el proceso de diagnóstico le había resultado estresante, frustrante y poco útil. En su última visita al médico de cabecera, le comunicó que había probado una dieta baja en FODMAP que había visto en Internet. Aunque veía que los síntomas habían mejorado un poco, la información que se había descargado a menudo era inconsistente y confusa, por lo que pidió a su médico que la derivase a un dietista especializado en FODMAP para probar esta dieta de forma más sistemática. En la primera consulta, la señora Smith recibió información sobre el SIID, un trastorno intestinal funcional, y sobre el papel que desempeñan la gastroenterología y los criterios de Roma III en el diagnóstico positivo del SII. También se le preguntó si tenía algún inconveniente en describir sus síntomas para valorarlos utilizando una herramienta de valoración de síntomas basada en la escala de clasificación de síntomas gastrointestinales (GSRS, Svedlund et al., 1988), el gráfico de heces de Bristol y un cuestionario global de síntomas (ver gráfico de síntomas Además, se volvió a repasar su historial médico, familiar y social; se registraron y comentaron su historial de peso, dieta y los alimentos que evitaba. Se le prescribieron 2 meses de exclusión de alimentos con alto contenido de FODMAP, a excepción de la lactosa.
Tras un análisis exhaustivo de su caso, recibió el alta con un diagnóstico de SII-D y la recomendación de tomar hidrocloruro de loperamida e hidrocloruro de mebeverina para controlar los síntomas; la paciente tomó esta medicación de forma ocasional. Es usuaria habitual de los servicios de atención primaria y opinó que el proceso de diagnóstico le había resultado estresante, frustrante y poco útil. En su última visita al médico de cabecera, le comunicó que había probado una dieta baja en FODMAP que había visto en Internet. Aunque veía que los síntomas habían mejorado un poco, la información que se había descargado a menudo era inconsistente y confusa, por lo que pidió a su médico que la derivase a un dietista especializado en FODMAP para probar esta dieta de forma más sistemática. En la primera consulta, la señora Smith recibió información sobre el SIID, un trastorno intestinal funcional, y sobre el papel que desempeñan la gastroenterología y los criterios de Roma III en el diagnóstico positivo del SII. También se le preguntó si tenía algún inconveniente en describir sus síntomas para valorarlos utilizando una herramienta de valoración de síntomas basada en la escala de clasificación de síntomas gastrointestinales (GSRS, Svedlund et al., 1988), el gráfico de heces de Bristol y un cuestionario global de síntomas (ver gráfico de síntomas Además, se volvió a repasar su historial médico, familiar y social; se registraron y comentaron su historial de peso, dieta y los alimentos que evitaba. Se le prescribieron 2 meses de exclusión de alimentos con alto contenido de FODMAP, a excepción de la lactosa.

En la revisión, la paciente informó de que habían pasado aproximadamente seis semanas antes de que sus síntomas mejorasen significativamente y que estaba siguiendo la dieta sin problemas. Inicialmente se mostró reticente a pasar a la fase de reintroducción al haber experimentado un alivio satisfactorio de los síntomas, sin embargo, decidió hacerlo cuando se le explicó que era posible que no todos los FODMAP le provocasen síntomas y que pudiese consumir una variedad mayor de alimentos, lo que resultaría beneficioso para su dieta. Tras el proceso de reintroducción, descubrió que no toleraba bien los fructanos y la fructosa y los excluyó de su dieta totalmente, pero por lo demás pudo seguir una dieta variada y equilibrada y finalmente se le dio el alta.
Autor
JULIE THOMPSON
es la dietista clínica principal del HCPC y trabaja tanto para el SNS como en una consulta privada. Está especializada en gastroenterología y tiene experiencia en el tratamiento de intolerancias alimentarias y en el tratamiento dietético de enfermedades como el síndrome del intestino irritable (SII), la enfermedad de Crohn, la colitis y la enfermedad celíaca. Trabaja en el tratamiento del síndrome de intestino irritable a través de la dieta, y se ha formado sobre el uso de la dieta baja en FODMAP para reducir los síntomas intestinales funcionales. Es miembro del consejo de la IBS Network, asociación benéfica británica para personas con SII, y ha publicado artículos en The Guardian, la revista Sainsbury's, la revista Network Health Dietitians y GUT Reaction.
es la dietista clínica principal del HCPC y trabaja tanto para el SNS como en una consulta privada. Está especializada en gastroenterología y tiene experiencia en el tratamiento de intolerancias alimentarias y en el tratamiento dietético de enfermedades como el síndrome del intestino irritable (SII), la enfermedad de Crohn, la colitis y la enfermedad celíaca. Trabaja en el tratamiento del síndrome de intestino irritable a través de la dieta, y se ha formado sobre el uso de la dieta baja en FODMAP para reducir los síntomas intestinales funcionales. Es miembro del consejo de la IBS Network, asociación benéfica británica para personas con SII, y ha publicado artículos en The Guardian, la revista Sainsbury's, la revista Network Health Dietitians y GUT Reaction.
Referencias
- Canavan C., West J., Card T. (2014) The Epidemiology of Irritable Bowel Syndrome. Clinical Epidemiology 2014;6:71–80
- Staudacher H. M., Whelan K., Irving P. M., Lomer M. C. E. (2011) Comparison of symptom response following advice for a diet low in fermentable carbohydrates (FODMAPs) versus standard dietary advice in patients with irritable bowel syndrome. Journal of Human Nutrition & Dietetics
- Mackenzie et al. (2012) British Dietetic Association evidence-based guidelines for dietary treatment of Irritable Bowel syndrome in Adults. Journal of Human Nutrition & Dietetics
- Svedlund J., Sjodin I., Dotevall G. (1988) GSRS – a clinical rating scale for gastrointestinal symptoms in patients with irritable bowel syndrome and peptic ulcer disease. Dig Dis Sci. 1988;33:129–134
www.drschaer-institute.com
