Patologie correlate alla celiachia

Con una prevalenza del 13,8 per cento, le patologie autoimmuni sono molto più frequenti nei malati di celiachia che non nei soggetti sani. Ma oltre che alle intolleranze, la celiachia è associata anche a malattie genetiche, endocrinologiche e neurologiche.
La celiachia si accompagna spesso a patologie autoimmuni ed è associata a diverse altre malattie. Al primo posto tra le patologie autoimmuni ricordiamo il diabete di tipo 1. Le patologie a carico della tiroide e del fegato sono piuttosto diffuse tra i soggetti celiaci. Tra le patologie correlate vi è la dermatite erpetiforme di Duhring, una infiammazione della pelle che rappresenta la tipica manifestazione cutanea della celiachia. Prima della diagnosi e nel periodo immediatamente successivo, il paziente affetto da celiachia può sviluppare una intolleranza secondaria al lattosio. Si ritiene inoltre che alla celiachia sia associato un rischio elevato di osteoporosi e di disturbi della fertilità.
Diabete di tipo 1
La celiachia e il diabete di tipo 1 si manifestano spesso insieme. La prevalenza della celiachia nei soggetti affetti da diabete di tipo 1 oscilla tra il tre e l’otto per cento a seconda dell’età del paziente. La celiachia si manifesta spesso anche nei parenti di primo grado di un diabetico. Viceversa, una percentuale di celiaci che oscilla dal tre al sei per cento soffre anche di diabete di tipo 1.
Affinità genetiche
La concomitanza delle due patologie sembra dovuta a una comune predisposizione genetica, dal momento che tanto nei soggetti diabetici quanto in quelli celiaci è stata riscontrata una più elevata frequenza dei cosiddetti geni di istocompatibilità HLA-DQ2 e HLA-DQ8. Inoltre, sia nei pazienti affetti da diabete di tipo 1 sia nei pazienti celiaci sono stati riscontrati alti livelli di zonulina, una proteina che regola la permeabilità intestinale nell’intestino tenue.
Diagnosi del diabete
Nella maggior parte dei casi (il 90 per cento circa) è più precoce la diagnosi del diabete di tipo 1. Presumibilmente ciò è dovuto all’esigua sintomatologia della celiachia nei pazienti che hanno sviluppato la malattia nell’infanzia o nell’adolescenza. I soggetti a cui non è stata diagnosticata tempestivamente la celiachia e la cui alimentazione per lungo tempo ha incluso prodotti contenenti glutine sono più soggetti al rischio di ammalarsi di diabete.
Consigli di nutrizione
Per trattare entrambe le malattie è necessario adottare una rigorosa alimentazione senza glutine che non contempla alcun alimento specifico per diabetici. Oggigiorno i malati di diabete, celiaci o no, possono concedersi un’alimentazione normale, equilibrata. L’alimentazione priva di glutine sortisce effetti positivi sul diabete, dato che aiuta a tenere sotto controllo il metabolismo e di conseguenza riduce il fabbisogno di insulina.
Screening per la celiachia nei diabetici di tipo 1
Data la frequente associazione delle due patologie, tutti i diabetici di tipo 1 dovrebbero sottoporsi a uno screening per la celiachia per verificare la presenza di anticorpi tTg-IgAr:
Affinità genetiche
La concomitanza delle due patologie sembra dovuta a una comune predisposizione genetica, dal momento che tanto nei soggetti diabetici quanto in quelli celiaci è stata riscontrata una più elevata frequenza dei cosiddetti geni di istocompatibilità HLA-DQ2 e HLA-DQ8. Inoltre, sia nei pazienti affetti da diabete di tipo 1 sia nei pazienti celiaci sono stati riscontrati alti livelli di zonulina, una proteina che regola la permeabilità intestinale nell’intestino tenue.
Diagnosi del diabete
Nella maggior parte dei casi (il 90 per cento circa) è più precoce la diagnosi del diabete di tipo 1. Presumibilmente ciò è dovuto all’esigua sintomatologia della celiachia nei pazienti che hanno sviluppato la malattia nell’infanzia o nell’adolescenza. I soggetti a cui non è stata diagnosticata tempestivamente la celiachia e la cui alimentazione per lungo tempo ha incluso prodotti contenenti glutine sono più soggetti al rischio di ammalarsi di diabete.
Consigli di nutrizione
Per trattare entrambe le malattie è necessario adottare una rigorosa alimentazione senza glutine che non contempla alcun alimento specifico per diabetici. Oggigiorno i malati di diabete, celiaci o no, possono concedersi un’alimentazione normale, equilibrata. L’alimentazione priva di glutine sortisce effetti positivi sul diabete, dato che aiuta a tenere sotto controllo il metabolismo e di conseguenza riduce il fabbisogno di insulina.
Screening per la celiachia nei diabetici di tipo 1
Data la frequente associazione delle due patologie, tutti i diabetici di tipo 1 dovrebbero sottoporsi a uno screening per la celiachia per verificare la presenza di anticorpi tTg-IgAr:
- nel momento della diagnosi
- una volta all’anno per tre anni
- a cinque anni dalla diagnosi del diabete
- in presenza di sintomi sospetti
Tiroidite di Hashimoto
Oltre al diabete di tipo 1, sono spesso associate alla celiachia patologie tiroidee, prima tra tutte la tiroidite di Hashimoto, con una prevalenza compresa tra il tre e il dieci per cento. Soprattutto tra i pazienti a cui la malattia è stata diagnosticata in età avanzata. La tiroidite autoimmune è la causa più frequente di ipotiroidismo in età adulta. La malattia è accompagnata da un deterioramento parziale o totale del tessuto tiroideo causato tra l’altro dagli auto-anticorpi.
Riconoscere tempestivamente le patologie tiroidee
Data la relativa facilità con cui è possibile eseguire uno screening e dal momento che le patologie tiroidee non manifestano sintomi univoci, i pazienti affetti da celiachia, a ridosso la diagnosi e a distanza di alcuni anni dovrebbero sottoporsi a controlli periodici per controllare l’ormone che stimola la tiroide (TSH). Questo suggerimento vale anche per i parenti di primo grado dei pazienti affetti da celiachia o da patologie tiroidee autoimmuni.
Terapia nei pazienti celiaci
In presenza di un ipotiroidismo funzionale è consigliabile intraprendere una terapia con il preparato LT4. Nei casi di celiachia appena diagnosticati, l’atrofia dei villi intestinali compromette l’assimilazione e l’assorbimento dei farmaci e rende opportuno aumentare il dosaggio. L’adozione di un’alimentazione senza glutine però consente di rigenerare completamente la mucosa intestinale e di ridurre nuovamente il dosaggio.
Riconoscere tempestivamente le patologie tiroidee
Data la relativa facilità con cui è possibile eseguire uno screening e dal momento che le patologie tiroidee non manifestano sintomi univoci, i pazienti affetti da celiachia, a ridosso la diagnosi e a distanza di alcuni anni dovrebbero sottoporsi a controlli periodici per controllare l’ormone che stimola la tiroide (TSH). Questo suggerimento vale anche per i parenti di primo grado dei pazienti affetti da celiachia o da patologie tiroidee autoimmuni.
Terapia nei pazienti celiaci
In presenza di un ipotiroidismo funzionale è consigliabile intraprendere una terapia con il preparato LT4. Nei casi di celiachia appena diagnosticati, l’atrofia dei villi intestinali compromette l’assimilazione e l’assorbimento dei farmaci e rende opportuno aumentare il dosaggio. L’adozione di un’alimentazione senza glutine però consente di rigenerare completamente la mucosa intestinale e di ridurre nuovamente il dosaggio.
Epatite autoimmune
L’epatite autoimmune è una rara patologia autoimmune del fegato che ricorre in forma acuta o cronica. Il sistema immunitario del paziente attacca le cellule del fegato, causando un’infiammazione (epatite). Visto il comune background genetico, una epatite autoimmune si presenta spesso in combinazione con una celiachia. La correlazione tra queste due patologie autoimmuni risulta tanto più elevata quanto più avanzata è l’età del paziente alla prima diagnosi della celiachia. Il 30 per cento dei pazienti sopra i 20 anni mostra di avere sviluppato un’altra patologia autoimmune.
Riconoscere tempestivamente una patologia epatica
Data la relativa facilità con cui è possibile eseguire uno screening e dal momento che le patologie epatiche non manifestano sintomi univoci, i pazienti affetti da celiachia dovrebbero sottoporsi periodicamente a controlli mirati a verificare la funzionalità epatica.
Riconoscere tempestivamente una patologia epatica
Data la relativa facilità con cui è possibile eseguire uno screening e dal momento che le patologie epatiche non manifestano sintomi univoci, i pazienti affetti da celiachia dovrebbero sottoporsi periodicamente a controlli mirati a verificare la funzionalità epatica.
Intolleranza al lattosio
A causa dell’atrofia dei villi i pazienti affetti da celiachia prima della diagnosi e nel periodo immediatamente successivo potrebbero sviluppare una intolleranza secondaria al lattosio. Il deterioramento della mucosa intestinale può portare a una carenza di lattasi in varie forme, inibendo così la completa idrolizzazione e l’assorbimento del lattosio disaccaride. Questi pazienti pertanto sono costretti ad adottare quanto prima una dieta priva di glutine e di lattosio. Solitamente in fase di remissione il paziente può reintrodurre il lattosio nella sua dieta.
Carenza di lattasi permanente
In alcuni casi l’intolleranza al lattosio permane anche a seguito dell’adozione di una dieta senza glutine e in presenza di una mucosa intestinale rigenerata. Ciò è da ricondursi a una carenza enzimatica di origine genetica piuttosto diffusa tra gli abitanti dell’Europa meridionale, non scatenata dalla celiachia.
Carenza di lattasi permanente
In alcuni casi l’intolleranza al lattosio permane anche a seguito dell’adozione di una dieta senza glutine e in presenza di una mucosa intestinale rigenerata. Ciò è da ricondursi a una carenza enzimatica di origine genetica piuttosto diffusa tra gli abitanti dell’Europa meridionale, non scatenata dalla celiachia.
Dermatite erpetiforme di Duhring
La dermatite erpetiforme di Duhring (DH) è una patologia infiammatoria caratterizzata dalla comparsa di un’eruzione cutanea bollosa fortemente pruriginosa e generalmente arrossata. A causa del forte prurito, il paziente si gratta al punto da causare una cicatrice permanente. Nel 90 per cento dei pazienti, la zona colpita è quella del gomito e dell’avambraccio. Altri punti facilmente interessati sono i glutei e la parte anteriore delle ginocchia. La DH si manifesta quasi esclusivamente tra gli individui di pelle chiara. L’incidenza è di 1 : 10.000.
Correlazione con la celiachia
La DH è considerata la manifestazione cutanea della celiachia. Un paziente a cui venga diagnosticata la DH è automaticamente certo di soffrire di celiachia. Non è sempre vero il contrario. Molti pazienti affetti da DH, comunque, sono colpiti da celiachia in forma lieve e se ne accorgono solo al manifestarsi della tipica eruzione cutanea. La DH viene diagnosticata mediante un test dermatologico a dalla procedura diagnostica classica della celiachia (analisi degli anticorpi più biopsia intestinale).
Cause genetiche
La malattia è stata descritta per la prima volta come entità clinica nel 1884 e ribattezzata con il nome del suo scopritore, L. A. Duhring. L’esistenza di una correlazione tra la DH e la celiachia è stata dimostrata sul finire degli anni ‘60. Gli studi condotti sui gruppi familiari hanno permesso di appurare che i familiari di una persona affetta da DH spesso sviluppano a loro volta la malattia o soffrono di celiachia. Alcune ricerche dimostrano che in entrambe le patologie è coinvolto lo stesso gene. Il nostro corpo dispone dei cosiddetti antigeni HLA che innescano la reazione immunitaria. Nei soggetti affetti da DH o da celiachia sono presenti i genotipi HLA DR3-DQ2 e DR3-DQ8. Questi antigeni sono la necessaria premessa all’insorgenza della DH o della celiachia.
Terapia nella DH
Sia la DH che la celiachia sono causate dall’assunzione di glutine. Pertanto, come nel caso della celiachia, un regime alimentare rigorosamente privo di glutine costituisce l’unica cura effettiva della DH. Nella maggior parte dei pazienti comunque ci vuole molto tempo prima che l’alimentazione senza glutine porti alla scomparsa dei sintomi della DH. Nell’attesa si rende pertanto necessaria l’adozione di una terapia farmacologica. La somministrazione del farmaco fa sparire lo sfogo nell’arco di una settimana, ma una dieta senza glutine è l’unica garanzia per la scomparsa della malattia anche a lungo termine. Ci vogliono dai sei agli otto mesi per ridurre il dosaggio, ma dopo due anni l’assunzione del farmaco può essere sospesa del tutto.
Correlazione con la celiachia
La DH è considerata la manifestazione cutanea della celiachia. Un paziente a cui venga diagnosticata la DH è automaticamente certo di soffrire di celiachia. Non è sempre vero il contrario. Molti pazienti affetti da DH, comunque, sono colpiti da celiachia in forma lieve e se ne accorgono solo al manifestarsi della tipica eruzione cutanea. La DH viene diagnosticata mediante un test dermatologico a dalla procedura diagnostica classica della celiachia (analisi degli anticorpi più biopsia intestinale).
Cause genetiche
La malattia è stata descritta per la prima volta come entità clinica nel 1884 e ribattezzata con il nome del suo scopritore, L. A. Duhring. L’esistenza di una correlazione tra la DH e la celiachia è stata dimostrata sul finire degli anni ‘60. Gli studi condotti sui gruppi familiari hanno permesso di appurare che i familiari di una persona affetta da DH spesso sviluppano a loro volta la malattia o soffrono di celiachia. Alcune ricerche dimostrano che in entrambe le patologie è coinvolto lo stesso gene. Il nostro corpo dispone dei cosiddetti antigeni HLA che innescano la reazione immunitaria. Nei soggetti affetti da DH o da celiachia sono presenti i genotipi HLA DR3-DQ2 e DR3-DQ8. Questi antigeni sono la necessaria premessa all’insorgenza della DH o della celiachia.
Terapia nella DH
Sia la DH che la celiachia sono causate dall’assunzione di glutine. Pertanto, come nel caso della celiachia, un regime alimentare rigorosamente privo di glutine costituisce l’unica cura effettiva della DH. Nella maggior parte dei pazienti comunque ci vuole molto tempo prima che l’alimentazione senza glutine porti alla scomparsa dei sintomi della DH. Nell’attesa si rende pertanto necessaria l’adozione di una terapia farmacologica. La somministrazione del farmaco fa sparire lo sfogo nell’arco di una settimana, ma una dieta senza glutine è l’unica garanzia per la scomparsa della malattia anche a lungo termine. Ci vogliono dai sei agli otto mesi per ridurre il dosaggio, ma dopo due anni l’assunzione del farmaco può essere sospesa del tutto.
Osteoporosi
Diversi studi dimostrano che i soggetti affetti da celiachia sono più esposti al rischio di riportare fratture. Nella maggior parte dei casi ciò è dovuto a una ridotta densità minerale ossea (BMD). È significativo che l’aumento nel rischio di fratture riguardi soprattutto persone affette da una celiachia non trattata che rifiutano di attenersi a un regime alimentare senza glutine. Inoltre altri fattori influiscono sulla BMD e sul rischio di fratture. La BMD è stata riscontrata per caso solo in pazienti che conducono uno stile di vita “glutenfree” e dei quali, oltre alla celiachia, sono noti altri fattori di rischio.
Disturbi della fertilità
Una celiachia non diagnosticata e non trattata può causare infertilità e complicazioni in gravidanza quali parti prematuri e aborti. Può anche sortire effetti negativi sul peso del nascituro. Non è stato ancora chiarito se questi problemi dipendano unicamente dal malassorbimento di determinate sostanze nutritive a causa nell’atrofia dei villi o se celino fattori immunologici.
Altre patologie correlate alla celiachia
- Carenza selettiva di IgA
- Sindrome di Sjörgen
- Cirrosi biliare primaria
- Morbo di Crohn
- Sindrome di Down
- Sindrome di Ullrich-Turner
- Sindrome di Williams
- Epilessia
Tumori
Il rischio di sviluppare un tumore maligno è leggermente più elevato nei pazienti affetti da celiachia. Tuttavia alcuni tumori specifici, per es. localizzati nell’esofago e nell’intestino tenue, tendono a manifestarsi con maggiore frequenza. Per abbattere questo rischio è fondamentale attenersi a una dieta priva di glutine, in quanto è in grado di prevenire l’insorgenza dei tumori associati alla celiachia.
Potrebbe interessarvi anche…
Presentazioni
1
Mostra tutti
Studi
7
Mostra tutti

Gluten and Gut-Brain Axis: Lesson Learned From Autism And Schizophrenia (2015)
Alessio Fasano, M.D.
Mucosal Immunology and Biology Research Center
Center for Celiac Research
Massachusetts General Hospital for Children
16th International Coeliac Disease Symposium 2015 a Praga
Pre-Conference Workshop on Gluten Sensitivity "The Evolving Planet of Gluten Related Disorders"
Mucosal Immunology and Biology Research Center
Center for Celiac Research
Massachusetts General Hospital for Children
16th International Coeliac Disease Symposium 2015 a Praga
Pre-Conference Workshop on Gluten Sensitivity "The Evolving Planet of Gluten Related Disorders"

Gluten and Gut-Brain Axis: Lesson Learned From Autism And Schizophrenia (2015)
Alessio Fasano, M.D.
Mucosal Immunology and Biology Research Center
...
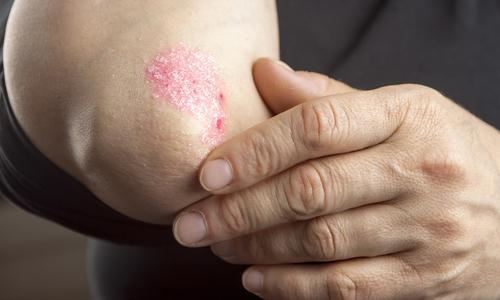
Association between Coeliac Disease and Psoriasis: Italian Primary Care Multicentre Study
Summary
Coeliac disease is increasingly associated with extraintestinal manifestations, among these, several skin disorders have been reported, with dermatitis herpetiformis being the best recognised. Several studies investigating the possible association between CD and psoriasis have been published, however results have so far proven to be inconclusive and most of the data on the effect of a gluten free diet on psoriatic skin lesions are contained within case reports.
In this prospective multicentre study, the patient records from 19 Italian primary care practices were screened for confirmed cases of psoriasis, following this 219 patients with a confirmed diagnosis of psoriasis were enrolled in to the study (111 males, 51%; mean age 54 years), and 264 age and sex matched controls without psoriasis. The severity of psoriasis amongst subjects was assessed at base-line and follow up, in addition to gastrointestinal symptoms. Serum levels of anti-tTG were recorded for all subjects and if positive, CD diagnosis was confirmed by histology on biopsy. A total of 49% of the 218 enrolled patients with psoriasis reported one or more GI symptom, the most common being heartburn/ acid regurgitation (27%) and bloating (16%). Nine out of 218 patients with psoriasis showed positive serology for CD compared to only 1 out of the 264 controls (P=<0.05). Histology confirmed the CD diagnosis in all subjects with positivity to anti-tTG antibodies. All patients with psoriasis and CD adhered to a gluten free diet and completed the 6 month follow up. At 3 months, all 9 patients showed significant improvement in the severity of their psoriasis, this improvement was maintained at 6 months in all but 1 patient whose symptoms worsened.
This study shows a significant epidemiological association between CD and psoriasis in the Italian population. However, the small number of psoriatic patients with evidence of CD cannot be considered as definitive evidence of a causal link between the two disorders. The authors of this study hypothesise that the presence of shared genes (at-risk HLA haplotypes) often used to explain the greater prevalence of CD in several autoimmune disorders, might be present in subjects affected by psoriasis. In addition, CD-related malabsorption may affect psoriasis by causing a vitamin D deficiency status. It is well known that low levels of vitamin D pre-dispose to psoriasis, and that expose to sunlight and topical vitamin D preparations improve psoriatic lesions. Furthermore, an abnormal intestinal permeability common in untreated CD may increase the passage of different immune triggers. The fact that the majority of psoriatic subjects with positive CD serology showed complete villous atrophy is concordant with the hypotheses of vitamin D malabsorption and altered intestinal permeability to the passage of immune triggers.
Resource: Dermatology 2015 Feb 3.
Coeliac disease is increasingly associated with extraintestinal manifestations, among these, several skin disorders have been reported, with dermatitis herpetiformis being the best recognised. Several studies investigating the possible association between CD and psoriasis have been published, however results have so far proven to be inconclusive and most of the data on the effect of a gluten free diet on psoriatic skin lesions are contained within case reports.
In this prospective multicentre study, the patient records from 19 Italian primary care practices were screened for confirmed cases of psoriasis, following this 219 patients with a confirmed diagnosis of psoriasis were enrolled in to the study (111 males, 51%; mean age 54 years), and 264 age and sex matched controls without psoriasis. The severity of psoriasis amongst subjects was assessed at base-line and follow up, in addition to gastrointestinal symptoms. Serum levels of anti-tTG were recorded for all subjects and if positive, CD diagnosis was confirmed by histology on biopsy. A total of 49% of the 218 enrolled patients with psoriasis reported one or more GI symptom, the most common being heartburn/ acid regurgitation (27%) and bloating (16%). Nine out of 218 patients with psoriasis showed positive serology for CD compared to only 1 out of the 264 controls (P=<0.05). Histology confirmed the CD diagnosis in all subjects with positivity to anti-tTG antibodies. All patients with psoriasis and CD adhered to a gluten free diet and completed the 6 month follow up. At 3 months, all 9 patients showed significant improvement in the severity of their psoriasis, this improvement was maintained at 6 months in all but 1 patient whose symptoms worsened.
This study shows a significant epidemiological association between CD and psoriasis in the Italian population. However, the small number of psoriatic patients with evidence of CD cannot be considered as definitive evidence of a causal link between the two disorders. The authors of this study hypothesise that the presence of shared genes (at-risk HLA haplotypes) often used to explain the greater prevalence of CD in several autoimmune disorders, might be present in subjects affected by psoriasis. In addition, CD-related malabsorption may affect psoriasis by causing a vitamin D deficiency status. It is well known that low levels of vitamin D pre-dispose to psoriasis, and that expose to sunlight and topical vitamin D preparations improve psoriatic lesions. Furthermore, an abnormal intestinal permeability common in untreated CD may increase the passage of different immune triggers. The fact that the majority of psoriatic subjects with positive CD serology showed complete villous atrophy is concordant with the hypotheses of vitamin D malabsorption and altered intestinal permeability to the passage of immune triggers.
Resource: Dermatology 2015 Feb 3.

Coeliac Disease in Women With Infertility - A Meta-Analysis
The first indications of a link between female infertility and coeliac disease was first described over 40 years ago. However, contemporary studies have failed to reach a consensus on whether patients with infertility should be screened for coeliac disease. Many studies on this subject are small, are of poor design and/ or lack a control arm. This latest meta-analysis on the subject sought to assess whether women with infertility are at higher risk of coeliac disease. Studies excluded from the meta-analysis included those without control data, those where diagnosis of coeliac disease was based only on serology, and studies where exact data regarding the number of patients included was unavailable. 105 studies were identified as a result of the initial literature search, of these only 16 were suitable for study in detail, 11 of which did not meet the inclusion criteria, leaving just 5 for inclusion in the meta-analysis to calculate the odds of having coeliac disease in women with all cause infertility and unexplained infertility. Four further studies that had been excluded on the basis that they lacked a control arm were included for calculation of the pooled prevalence of coeliac disease in women with infertility. Studies that reported coeliac disease diagnosis based on serology but with incomplete biopsy data were all included for the calculation of pooled serological prevalence of CD in women with infertility (12 studies). The meta-analysis showed that women with infertility had a 3.5 times increased odds of having coeliac disease in comparison with that in the control population. Of 422 women with unexplained infertility across the five included studies, 14 were found to have coeliac disease, representing a 6 fold increase in the odds of having coeliac disease in comparison to the control group. When data from studies without a control arm were analysed, pooled prevalence of coeliac disease amongst 884 women with all cause infertility and 623 women with unexplained infertility was 2.3% and 3.2%, respectively. Pooled serological prevalence of coeliac disease amongst women with all-cause infertility and unexplained infertility was 1.3% and 3.1%, respectively. Micronutrient deficiencies have been suggested as a possible mechanism for infertility amongst women with coeliac disease. In this meta-analysis, 28.5% of infertility patients with coeliac disease had iron deficiency in the 4 studies that reported iron status. Among the 4 studies that reported folic acid status, none of the patients with infertility and coeliac disease were deficient in this nutrient.
Although this study makes a case for screening women with infertility for coeliac disease. The authors acknowledge that their work alone cannot be used to prove a causal relationship between coeliac disease and infertility due to the limitation of the study design of case control studies, the small number of studies available overall and the small sample sizes used within these. A recent large population-based study of infertility and coeliac disease in UK women suggested that women with coeliac disease (both before and after diagnosis) do not have a greater chance of clinically recorded fertility problems than women without coeliac disease*. However, the design of this study has it's own limitations due to reliance on primary care records, the known mis-diagnosis of coeliac disease and delay in recording this within medical records.
Resource: Dhalwani N.N, West J et al (2014) Women with celiac disease present with fertility problems no more often than women in the general population. Gastroenterology 147: 1267-74
Although this study makes a case for screening women with infertility for coeliac disease. The authors acknowledge that their work alone cannot be used to prove a causal relationship between coeliac disease and infertility due to the limitation of the study design of case control studies, the small number of studies available overall and the small sample sizes used within these. A recent large population-based study of infertility and coeliac disease in UK women suggested that women with coeliac disease (both before and after diagnosis) do not have a greater chance of clinically recorded fertility problems than women without coeliac disease*. However, the design of this study has it's own limitations due to reliance on primary care records, the known mis-diagnosis of coeliac disease and delay in recording this within medical records.
Resource: Dhalwani N.N, West J et al (2014) Women with celiac disease present with fertility problems no more often than women in the general population. Gastroenterology 147: 1267-74

Causes of death in people with coeliac disease in England compared with the general population: a competing risk analysis
Abstract
Introduction:
Quantifying excess cause-specific mortality among people with coeliac disease (CD) compared with the general population accounting for competing risks will allow accurate information to be given on risk of death from specific causes.
Method:
We identified from the Clinical Practice Research Datalink all patients with CD linked to Office for National Statistics between 1998 and 2012. We selected controls by frequency matching from the registered general practice population within 10-year age bands. We calculated the adjusted cumulative incidence (including adjustment for competing risks) and excess cumulative incidence for different causes of death up to 10 years from diagnosis.
Results:
Of the 10 825 patients with CD, 773 died within the study period. The overall mortality rate among patients with CD was 128/10 000 person years compared with 153/10 000 in controls (HR=0.94 95% CI 0.84 to 1.01). We found no overall difference in the cumulative incidence of respiratory disease, digestive disease or cancer related death among cases and controls. The adjusted cumulative incidence of death from cardiovascular deaths was slightly lower compared with those without CD diagnosis (CD 0.32% vs controls 0.41%) with a corresponding excess cumulative incidence of −0.08% (95% CI −0.13 to −0.04). However, patients with CD had 0.15% excess risk (95% CI 0.03 to 0.27) of deaths from non-Hodgkin's lymphoma from the general population baseline risk.
Conclusions:
Overall, people with CD have no major excess risk of cancer, digestive disease or respiratory disease related or cardiovascular mortality compared with the general population. These findings should be reassuring to patients with CD and clinicians managing their care.
Resource: Abdul Sultan A, et al. Gut 2014;0:1–7
Alyshah Abdul Sultan, Colin J Crooks, Tim Card, Laila J Tata, Kate M Fleming, Joe West
Introduction:
Quantifying excess cause-specific mortality among people with coeliac disease (CD) compared with the general population accounting for competing risks will allow accurate information to be given on risk of death from specific causes.
Method:
We identified from the Clinical Practice Research Datalink all patients with CD linked to Office for National Statistics between 1998 and 2012. We selected controls by frequency matching from the registered general practice population within 10-year age bands. We calculated the adjusted cumulative incidence (including adjustment for competing risks) and excess cumulative incidence for different causes of death up to 10 years from diagnosis.
Results:
Of the 10 825 patients with CD, 773 died within the study period. The overall mortality rate among patients with CD was 128/10 000 person years compared with 153/10 000 in controls (HR=0.94 95% CI 0.84 to 1.01). We found no overall difference in the cumulative incidence of respiratory disease, digestive disease or cancer related death among cases and controls. The adjusted cumulative incidence of death from cardiovascular deaths was slightly lower compared with those without CD diagnosis (CD 0.32% vs controls 0.41%) with a corresponding excess cumulative incidence of −0.08% (95% CI −0.13 to −0.04). However, patients with CD had 0.15% excess risk (95% CI 0.03 to 0.27) of deaths from non-Hodgkin's lymphoma from the general population baseline risk.
Conclusions:
Overall, people with CD have no major excess risk of cancer, digestive disease or respiratory disease related or cardiovascular mortality compared with the general population. These findings should be reassuring to patients with CD and clinicians managing their care.
Resource: Abdul Sultan A, et al. Gut 2014;0:1–7
Alyshah Abdul Sultan, Colin J Crooks, Tim Card, Laila J Tata, Kate M Fleming, Joe West

Systematic review with meta-analysis: associations between coeliac disease and type 1 diabetes
Abstract
BACKGROUND:
In the past decade, a number of population-based studies have examined the prevalence of coeliac disease in individuals with type 1 diabetes but prevalences have differed considerably.
AIM:
To examine the prevalence of coeliac disease in individuals with type 1 diabetes.
METHODS:
A systematic review of English-language articles published in PubMed Medline between 2000 and May 2014. Search terms included 'celiac disease' or 'coeliac disease' and 'diabetes mellitus'. Studies were selected with at least 100 individuals with type 1 diabetes being screened for coeliac disease where the coeliac diagnosis was later confirmed through small intestinal biopsy. Data synthesis used random-effects inverse variance-weighted models, and metaregression was used to examine heterogeneity in subgroups.
RESULTS:
A pooled analysis, based on 26,605 patients with type 1 diabetes, found a prevalence of biopsy-confirmed coeliac disease of 6.0% (95% CI = 5.0-6.9%). Heterogeneity was large (I(2) = 93.2%). The prevalence was lower in adults with type 1 diabetes (2.7%), and in mixed populations with both children and adults with type 1 diabetes (4.7%) than in children (6.2%) with type 1 diabetes (P < 0.001). Additional subgroup analyses could not explain the large variation in coeliac disease prevalence between studies.
CONCLUSION:
More than one in twenty patients with type 1 diabetes have biopsy-verified coeliac disease. This prevalence is high enough to motivate screening for coeliac disease among patients with type 1 diabetes.
Resource: Aliment Pharmacol Ther. 2014 Nov;40(10):1123-32. doi: 10.1111/apt.12973. Epub 2014 Oct 1.
BACKGROUND:
In the past decade, a number of population-based studies have examined the prevalence of coeliac disease in individuals with type 1 diabetes but prevalences have differed considerably.
AIM:
To examine the prevalence of coeliac disease in individuals with type 1 diabetes.
METHODS:
A systematic review of English-language articles published in PubMed Medline between 2000 and May 2014. Search terms included 'celiac disease' or 'coeliac disease' and 'diabetes mellitus'. Studies were selected with at least 100 individuals with type 1 diabetes being screened for coeliac disease where the coeliac diagnosis was later confirmed through small intestinal biopsy. Data synthesis used random-effects inverse variance-weighted models, and metaregression was used to examine heterogeneity in subgroups.
RESULTS:
A pooled analysis, based on 26,605 patients with type 1 diabetes, found a prevalence of biopsy-confirmed coeliac disease of 6.0% (95% CI = 5.0-6.9%). Heterogeneity was large (I(2) = 93.2%). The prevalence was lower in adults with type 1 diabetes (2.7%), and in mixed populations with both children and adults with type 1 diabetes (4.7%) than in children (6.2%) with type 1 diabetes (P < 0.001). Additional subgroup analyses could not explain the large variation in coeliac disease prevalence between studies.
CONCLUSION:
More than one in twenty patients with type 1 diabetes have biopsy-verified coeliac disease. This prevalence is high enough to motivate screening for coeliac disease among patients with type 1 diabetes.
Resource: Aliment Pharmacol Ther. 2014 Nov;40(10):1123-32. doi: 10.1111/apt.12973. Epub 2014 Oct 1.

Cognitive impairment in coeliac disease improves on a gluten-free diet and correlates with histological and serological indices of disease severity
SUMMARY
Background
Mild impairments of cognition or ‘Brain fog’ are often reported by patients with coeliac disease but the nature of these impairments has not been systematically investigated.
Aim
This longitudinal pilot study investigated relationships between cognitive function and mucosal healing in people with newly diagnosed coeliac disease commencing a gluten-free diet.
Methods
Eleven patients (8 females, 3 males), mean age 30 (range 22–39) years, were tested with a battery of cognitive tests at weeks 0, 12 and 52. Information processing efficacy, memory, visuospatial ability, motoric function and attention were tested. Small bowel biopsies were collected via routine gastroscopy at weeks 12 and 52 and were compared to baseline Marsh scores. Cognitive performance was compared to serum concentrations of tissue transglutaminase antibodies, biopsy outcomes and other biological markers.
Results
All patients had excellent adherence to the diet. Marsh scores improved significantly (P = 0.001, Friedman's test) and tissue transglutaminase antibody concentrations decreased from a mean of 58.4 at baseline to 16.8 U/mL at week 52 (P = 0.025). Four of the cognitive tests assessing verbal fluency, attention and motoric function showed significant improvement over the 12 months and strongly correlated with the Marsh scores and tissue transglutaminase antibody levels (r = 0.377–0.735; all P < 0.05). However, no meaningful patterns of correlations were found for nutritional or biochemical markers, or markers of intestinal permeability.
Conclusions
In newly diagnosed coeliac disease, cognitive performance improves with adherence to the gluten-free diet in parallel to mucosal healing. Suboptimal levels of cognition in untreated coeliac disease may affect the performance of everyday tasks.
Resource: Alimentary Pharmacology & Therapeutics Volume 40, Issue 2, pages 160–170, July 2014
Background
Mild impairments of cognition or ‘Brain fog’ are often reported by patients with coeliac disease but the nature of these impairments has not been systematically investigated.
Aim
This longitudinal pilot study investigated relationships between cognitive function and mucosal healing in people with newly diagnosed coeliac disease commencing a gluten-free diet.
Methods
Eleven patients (8 females, 3 males), mean age 30 (range 22–39) years, were tested with a battery of cognitive tests at weeks 0, 12 and 52. Information processing efficacy, memory, visuospatial ability, motoric function and attention were tested. Small bowel biopsies were collected via routine gastroscopy at weeks 12 and 52 and were compared to baseline Marsh scores. Cognitive performance was compared to serum concentrations of tissue transglutaminase antibodies, biopsy outcomes and other biological markers.
Results
All patients had excellent adherence to the diet. Marsh scores improved significantly (P = 0.001, Friedman's test) and tissue transglutaminase antibody concentrations decreased from a mean of 58.4 at baseline to 16.8 U/mL at week 52 (P = 0.025). Four of the cognitive tests assessing verbal fluency, attention and motoric function showed significant improvement over the 12 months and strongly correlated with the Marsh scores and tissue transglutaminase antibody levels (r = 0.377–0.735; all P < 0.05). However, no meaningful patterns of correlations were found for nutritional or biochemical markers, or markers of intestinal permeability.
Conclusions
In newly diagnosed coeliac disease, cognitive performance improves with adherence to the gluten-free diet in parallel to mucosal healing. Suboptimal levels of cognition in untreated coeliac disease may affect the performance of everyday tasks.
Resource: Alimentary Pharmacology & Therapeutics Volume 40, Issue 2, pages 160–170, July 2014

Managing coeliac disease in patients with diabetes
Abstract
The association between coeliac disease and type 1 diabetes has long been established. The combination of genetic susceptibility along with a potential role for gluten in the pathogenesis of autoimmunity makes defining gluten's role in type 1 diabetes extremely important. Evidence supporting the role of a gluten-free diet to improve complications associated with type 1 diabetes is not robust. However there is evidence to support improved growth, bone density and potentially the prevention of additional autoimmune diseases in patients with coeliac disease and type 1 diabetes. The gluten free diet is expensive and challenging to adhere to in people already on a modified diet. Early identification of those who have coeliac disease and would benefit from a gluten-free diet is of utmost importance to prevent complications associated with type 1 diabetes and coeliac disease.
Resource: Diabetes Obes Metab. 2014 May 9
The association between coeliac disease and type 1 diabetes has long been established. The combination of genetic susceptibility along with a potential role for gluten in the pathogenesis of autoimmunity makes defining gluten's role in type 1 diabetes extremely important. Evidence supporting the role of a gluten-free diet to improve complications associated with type 1 diabetes is not robust. However there is evidence to support improved growth, bone density and potentially the prevention of additional autoimmune diseases in patients with coeliac disease and type 1 diabetes. The gluten free diet is expensive and challenging to adhere to in people already on a modified diet. Early identification of those who have coeliac disease and would benefit from a gluten-free diet is of utmost importance to prevent complications associated with type 1 diabetes and coeliac disease.
Resource: Diabetes Obes Metab. 2014 May 9

Persistent mucosal damage and risk of fracture in celiac disease.
ABSTRACT
CONTEXT:
Celiac disease (CD) is associated with an increased fracture risk, an increase that persists after diagnosis. A significant proportion of patients with CD have persistent villous atrophy (VA) on follow-up biopsy.
OBJECTIVE:
The objective of the study was to determine whether persistent VA impacts long-term fracture risk.
DESIGN:
This was a cohort study.
SETTING AND PATIENTS:
We identified all patients in Sweden with histological evidence of CD who underwent a follow-up biopsy and compared patients with persistent VA with those with mucosal healing.
MAIN OUTCOME MEASURES:
The following were measured: 1) any fracture; 2) likely osteoporotic fracture (defined as fractures of the hip, distal forearm, thoracic and lumbar spine, or proximal humerus); and 3) hip fracture.
RESULTS:
Of 7146 patients, VA was present on follow-up biopsy in 43%. There was no significant association between persistent VA and overall fractures [hazard ratio (HR) of persistent VA compared with those with healing 0.93, 95% confidence interval (CI) 0.82-1.06] or with likely osteoporotic fractures (HR 1.11, 95% CI 0.84-1.46). Persistent VA was associated with an increased risk of hip fracture (HR 1.67, 95% CI 1.05-2.66). Hip fracture risk increased, depending on the degree of VA (HR for partial VA compared with those with healing 1.70, 95% CI 0.82-3.49, HR for subtotal/total VA compared with those with healing 2.16, 95% CI 1.06-4.41).
CONCLUSIONS:
Persistent VA on follow-up biopsy is predictive of hip fracture risk. The association between persistent VA and hip fractures, but not fractures overall, implies that thinner sc tissue and fall or trauma may be mechanisms by which persistent VA confers an increased fracture risk.
Resource: J Clin Endocrinol Metab. 2014 Feb
CONTEXT:
Celiac disease (CD) is associated with an increased fracture risk, an increase that persists after diagnosis. A significant proportion of patients with CD have persistent villous atrophy (VA) on follow-up biopsy.
OBJECTIVE:
The objective of the study was to determine whether persistent VA impacts long-term fracture risk.
DESIGN:
This was a cohort study.
SETTING AND PATIENTS:
We identified all patients in Sweden with histological evidence of CD who underwent a follow-up biopsy and compared patients with persistent VA with those with mucosal healing.
MAIN OUTCOME MEASURES:
The following were measured: 1) any fracture; 2) likely osteoporotic fracture (defined as fractures of the hip, distal forearm, thoracic and lumbar spine, or proximal humerus); and 3) hip fracture.
RESULTS:
Of 7146 patients, VA was present on follow-up biopsy in 43%. There was no significant association between persistent VA and overall fractures [hazard ratio (HR) of persistent VA compared with those with healing 0.93, 95% confidence interval (CI) 0.82-1.06] or with likely osteoporotic fractures (HR 1.11, 95% CI 0.84-1.46). Persistent VA was associated with an increased risk of hip fracture (HR 1.67, 95% CI 1.05-2.66). Hip fracture risk increased, depending on the degree of VA (HR for partial VA compared with those with healing 1.70, 95% CI 0.82-3.49, HR for subtotal/total VA compared with those with healing 2.16, 95% CI 1.06-4.41).
CONCLUSIONS:
Persistent VA on follow-up biopsy is predictive of hip fracture risk. The association between persistent VA and hip fractures, but not fractures overall, implies that thinner sc tissue and fall or trauma may be mechanisms by which persistent VA confers an increased fracture risk.
Resource: J Clin Endocrinol Metab. 2014 Feb

Association between Coeliac Disease and Psoriasis: Italian Primary Care Multicentre Study
Summary
Coeliac disease is increasingly associated with extraintest...

Coeliac Disease in Women With Infertility - A Meta-Analysis
The first indications of a link between female infertility and coeliac...

Causes of death in people with coeliac disease in England compared with the general population: a competing risk analysis
Abstract
Introduction:
Quantifying excess cause-specific mortality...

Systematic review with meta-analysis: associations between coeliac disease and type 1 diabetes
Abstract
BACKGROUND:
In the past decade, a number of population-ba...

Cognitive impairment in coeliac disease improves on a gluten-free diet and correlates with histological and serological indices of disease severity
SUMMARY
Background
Mild impairments of cognition or ‘Brain fog’ ar...

Managing coeliac disease in patients with diabetes
Abstract
The association between coeliac disease and type 1 diabete...

Persistent mucosal damage and risk of fracture in celiac disease.
ABSTRACT
CONTEXT:
Celiac disease (CD) is associated with an increa...
www.drschaer-institute.com
